
术前会议。
近日,河北医科大学第四医院神经外科与麻醉科、手术室等多科室团结协作,为一名功能区脑肿瘤的老年男性患者成功实施了“神经导航下左侧额颞叶占位性病变切除 术中唤醒”手术,填补了该院空白。该手术为患者精准切除了功能区脑肿瘤,完整保留了患者的语言和运动功能。
63岁的周先生因近期多次癫痫发作就诊,行颅脑mri检查发现左侧额颞叶功能区肿瘤。其位于管理大脑语言功能的重要中枢,且与中央前回运动区紧密相邻,手术治疗面临语言和运动功能受损风险;若不进行手术治疗,肿瘤继续生长,会影响患者生存和生活质量。出于对河北医科大学第四医院的信任,患者来到神经外科进行治疗。为最大限度保留患者的语言和运动功能,该院神经外科医护团队、麻醉科、手术室等进行多学科讨论,决定开展神经电生理监测下术中唤醒切除颅脑肿瘤。
术中唤醒技术是在颅脑手术过程中唤醒患者,患者按照指导进行图片命名、计数、阅读、运动等,同时通过神经电生理监测技术精确判断大脑语言区、感觉区和运动区等功能区的位置,进而界定肿瘤的切除范围,在尽可能保护脑功能的情况下最大限度地切除脑肿瘤,减少致残率,提高患者术后生存质量。
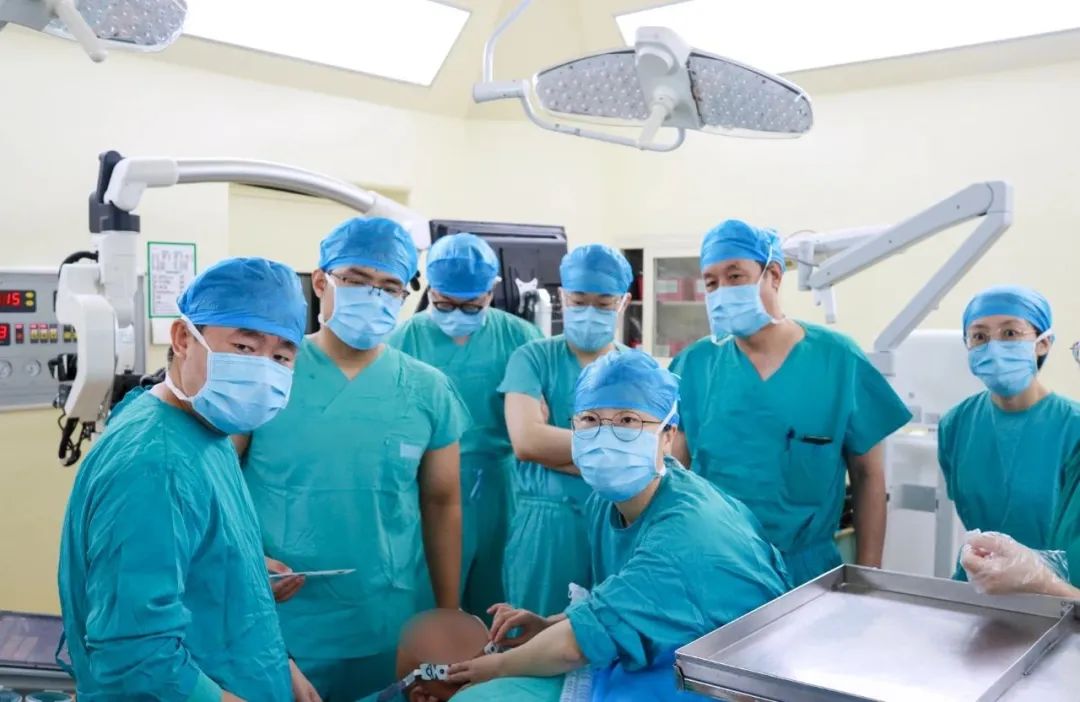
手术进行中。
术中唤醒对手术医生、护士及麻醉团队有着非常高的要求,麻醉平稳,手术操作及配合要流畅,术中要求病人清楚配合,又不能让病人感觉疼痛。为了保障手术万无一失,赵宗茂教授组织神经外科、麻醉科、手术室等多学科讨论,并与患者及家属充分沟通。麻醉科主任付建峰等对整个手术的麻醉方案多次讨论,制定了详细预案。术前一天,神经外科医生及护理团队对患者进行神经功能评估及语言任务训练,神经导航团队也提前做好了手术计划模拟测试。
手术开始,患者全身麻醉后,术者通过神经导航进行病灶精准定位;开颅后,神经导航和术中超声再次精准定位肿瘤。麻醉科主任付建峰团队开始唤醒患者,患者逐步平稳苏醒。在唤醒状态下,神经功能测试人员和患者一直保持语言交流,神经电生理医师进行监测,术者进行皮质电刺激,确定患者语言功能区和运动区,之后对病灶精准切除,完整保留了患者的语言和运动功能。
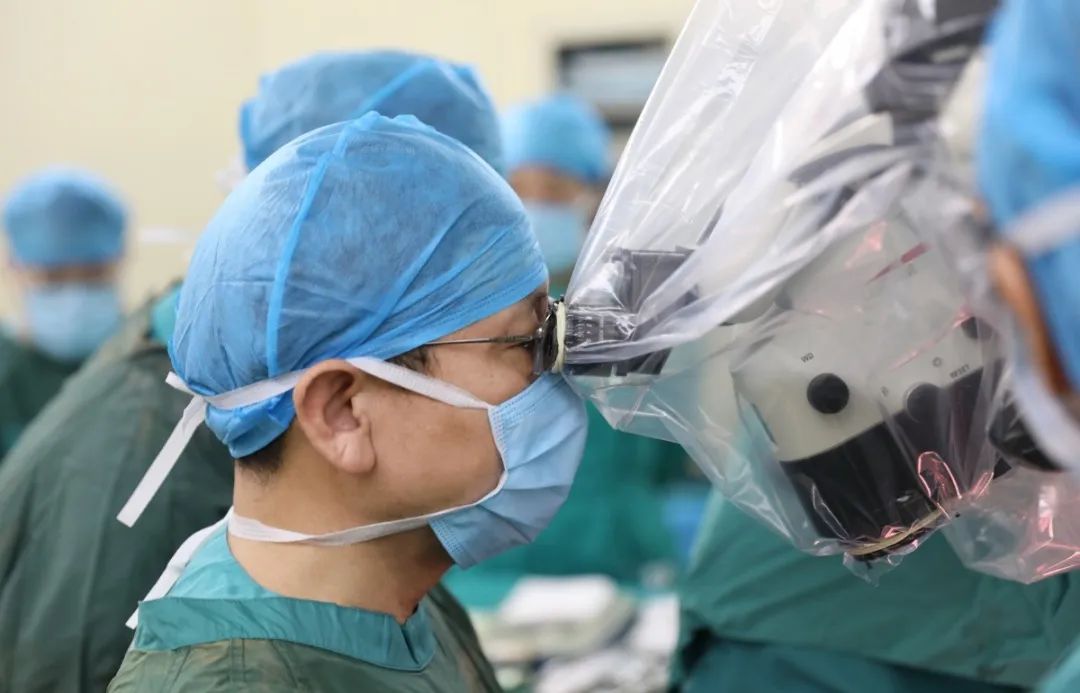
手术进行中。
整个手术非常顺利,术后患者清醒,复查颅脑ct显示病灶被完全切除。神经外科主任张学新和护士长张春燕为患者的快速康复制定了详细方案。“语言功能和运动功能都正常,省四院的医疗水平真高,感谢你们!”目前,患者已痊愈出院。
术中唤醒技术是功能区神经肿瘤切除的关键技术。从决定手术方案、术前准备到手术完成,再到术后护理康复,神经外科、麻醉科、手术室等多科室医护人员的通力合作,展示了河北医科大学第四医院强大的综合实力和多学科协作能力。近期,神经外科还陆续开展了面肌痉挛及三叉神经痛的微血管减压术、帕金森病脑深部电极植入术、脑干及丘脑病变立体定向穿刺活检等微创手术,标志着河北医科大学第四医院神经外科医疗水平和服务能力迈上一个新的台阶。